医療情報室レポート No.267 特集:医師の偏在を考える その2~現状と対策~
2024年7月25日発行
福岡市医師会医療情報室
TEL852-1505・FAX852-1510
特集:医師の偏在を考える その2~現状と対策~
厚生労働省が2年ごとに行う「医師・歯科医師・薬剤師統計(令和4年)」によれば、我が国の医師数は34万人を超えているが、過疎地やへき地での医師不足や、診療科によって医師が偏っていることが昨今問題視されている。
偏在対策として、財務省は診療所過剰地域の診療報酬を引き下げる「地域別診療報酬」や、医師過剰地域における「新規開業規制」の導入を提唱しており、本年6月に閣議決定された「経済財政運営と改革の基本方針(骨太の方針)」では、「医師の地域間、診療科間、病院・診療所間の偏在是正に向け、年末までに総合的な対策のパッケージをまとめる」ことが明記された。厚労省も「医師の地域・診療科偏在の是正に向け、抜本的改革が必要」との姿勢を示しており、本年末までに具体策がまとめられる予定である。
医師の偏在については、平成16年開始の「医師臨床研修制度」、平成30年開始の「新専門医制度」が及ぼす影響を本レポートNo.230(2019/3/29)で特集したところであるが、今回は医師偏在の現状、各団体や国の偏在対策、今後予想される影響について特集する。
●医師の偏在の現状
1.地域間の偏在
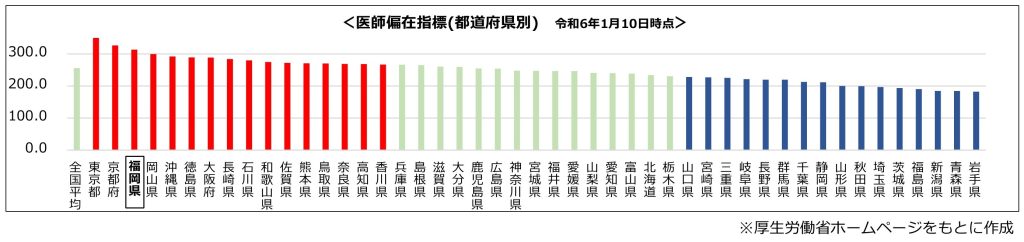
厚労省は医師の多寡を統一的・客観的に比較・評価する指標として「医師偏在指標」を算出している。(都道府県別・二次医療圏別)
都道府県別に「医師偏在指標」を見ると、医師が最も多い東京都(353.9)と、最も少ない岩手県(182.5)では1.9倍の差が生じている。
また、医師多数地域では上位3番目となる福岡県(313.3)の中でも、福岡市や久留米市などの都市部に医師が偏っており、同じ県内でも都市部と地方(過疎地・へき地)では医師の充足度に違いがある。
2.診療科別の偏在
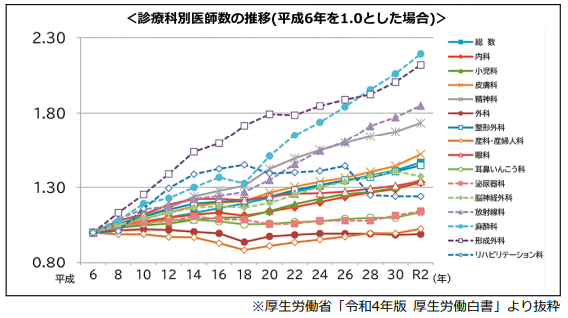
厚労省の「医師・歯科医師・薬剤師統計」では平成22年から令和2年までの間に医師が約4万5千人増加している。
各診療科別の医師数も増加傾向にあるものの、労働時間が多い傾向にある「外科」や「産婦人科」については、横ばいの状況が続いている。
一方、増加幅が大きい診療科としては「形成外科」・「美容外科」があり、保険外の自由診療が多い診療科に従事する医師が増加している状況がある。
3.病院・診療所間の偏在
現行の「医師偏在指標」は病院と診療所の医師が一括されており、病院と診療所を区別した「勤務施設別の医師偏在指標」の算出要望が厚労省の会議内であっていたことから、検討が重ねられてきた。
そこで、病院医師と診療所医師別の「勤務施設別の医師偏在指標」が作成され、従来の「医師偏在指標」と比較したところ、特に二次医療圏ごとのデータで医師多数区域が少数区域に転じるなど、現行の区分が変わってしまう区域が病院医師で61区域、診療所医師では134区域もあった。
「勤務施設別の医師偏在指標」は一定の仮定のもとで算出されていることから、地域の実情に応じた施策の検討の際に活用することができるよう、全体の「医師偏在指標」の参考資料として都道府県に提示されることとなっている。

●各団体の偏在対策
医師の偏在を解消するために各団体では次のとおり様々な対策を提言している。
本年8月の令和7年度予算概算要求の時期に今後のスケジュールや対策の骨格案が示され、年末までに具体策がまとまる予定である。
<各団体の医師の偏在対策>
| 団体 | 主な内容 | |
| 政府 |
|
|
| 財務省 |
|
|
| 厚生労働省 |
|
|
| 日本医師会 |
|
|
●国の偏在対策と今後の課題
現在、厚労省では医師偏在対策を検討する場として「医師養成過程を通じた医師の偏在対策等に関する検討会」や「新たな地域医療構想に関する検討会」などを設置している。
これまでの偏在対策や今後の課題については次のとおりだが、将来の人口構造の変化に対応した医療提供体制を構築するため、「2040年を見据えた新たな地域医療構想の実現」、「医師の働き方改革」、「医師偏在対策」を一体的に推進することが求められている。
<医師の偏在における課題の全体像>
| 項目 | 地域偏在 | 診療科偏在 | ||||
| 診療科間の偏在 | 診療科の細分化 | |||||
| 考えられる偏在要因 |
|
|
|
|||
| これまでの主な偏在対策 |
|
|
|
|||
| なお残る課題 |
|
|
|
|||
※厚生労働省ホームページをもとに作成
医療情報室の目
★「医師の偏在問題」への関心
医師の偏在については、これまで様々な対策が講じられてきたが、上記のとおり課題は残り、解決には至っていないのが実情である。都市部では医師が集中して無床診療所が偏在しており、過疎地では元々の医師不足に医師の高齢化や後継者不足なども加わり、地域間の医療提供体制に影響が生じてきている。診療科別では労働環境への懸念から産科や外科、小児科の医師不足が年々深刻さを増しており、都市部においてもこれらの診療科の医療体制を縮小せざるを得ない医療機関もある。
財務省は偏在対策として「地域別診療報酬の導入」を提唱しているが、日本医師会の松本吉郎会長は「医療機関の分布は各地域の人口に応じて現在の形に落ち着いたものであることから、診療所の過不足の状況に応じて診療報酬を調整する仕組みは、我が国の人口分布の偏りに起因するものを、あたかも医療で調整させるような極めて筋の悪い提案」として一蹴している。また、「先行して主に都市部の単価引き下げ」を主張していることに対しては、「人件費や物価が高い都市部の診療報酬単価を下げることは机上の空論で、国民の生命と健康を守る立場である日本医師会としては決して容認することはできない」と述べている。地域医療を担う本会としても、財政面から医療政策を立案するのではなく、医療現場の実情を理解した上での検討を切に求めたい。
医師の偏在対策には一つの方法で解決できるような魔法の杖はなく、地域医療構想や医師の働き方改革と合わせて複合的に対応する必要があるが、居住、移転及び職業選択の自由が憲法で定められている以上、医師の配置を完全にコントロールすることは困難である。まずは医師が不足している地域の声に耳を傾け、それに対して国が補助金等によるインセンティブを行う等、自主的な気運の醸成と働きやすい環境の整備が欠かせない。また、地域の医療提供体制を維持していくためには、まずは若手医師を始め、医療従事者全体が「医師の偏在問題」を認識して関心を高めることが肝要となる。
編集
福岡市医師会:担当理事 江口 徹(情報企画・広報・地域医療担当)
※ご質問やお知りになりたい情報(テーマ)がありましたら医療情報室までご連絡ください。
(事務局担当 情報企画課 上杉)

